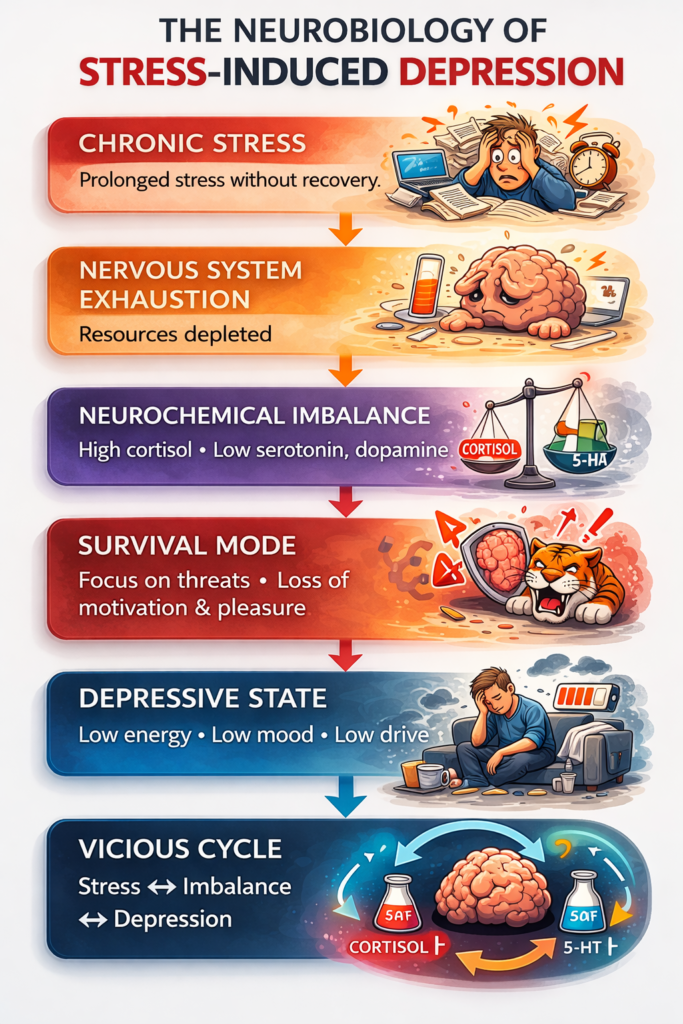
Chronic Stress as a Biological Process
In the previous chapter we examined compensation as a hidden survival mode of the body. To understand why this mode can persist for years, we must now look at the primary force that activates and sustains it: chronic stress.
The word stress has become part of everyday language. People use it constantly, often in a simplified way. Yet in physiological terms stress is not merely an emotion or a feeling of fatigue. It is a complex biological mobilization process deeply embedded in human evolutionary history.
Stress as a Survival Mechanism
At the core of the stress response lies the activation of the hypothalamic–pituitary–adrenal axis, commonly known as the HPA axis. When the brain perceives a threat, the hypothalamus initiates a cascade of hormonal signals that stimulate the release of cortisol and catecholamines.
These hormones serve a clear purpose: preparing the body for action.
Blood glucose levels rise, muscles receive increased blood flow, and functions that are less essential in the moment of danger—such as digestion, growth, and reproduction—are temporarily suppressed. In situations of acute threat, this response is highly adaptive and essential for survival.
The problem begins when stress is no longer a short event but becomes a constant background condition.
From Acute Reaction to Chronic State
An acute stress response normally includes two phases: mobilization followed by recovery. After the threat passes, the parasympathetic nervous system becomes active, cortisol levels decline, and the organism returns to its baseline state.
Under chronic psychological pressure, however, the recovery phase becomes incomplete. The body never fully leaves the mobilization state. Instead, it exists in a continuous condition of readiness.
At this point compensation becomes crucial. The system continues to function, but it does so at the cost of increasing regulatory strain.
Changes in Rhythm Rather Than Level
One of the most important features of chronic stress is that it does not always produce dramatic hormonal abnormalities. In many cases the hormone levels themselves remain within laboratory reference ranges.
What changes instead is their rhythm.
The circadian dynamics of cortisol become disrupted. The normal morning peak may flatten, while evening levels rise. This alteration affects sleep quality, the depth of restorative phases, and the subjective sense of energy throughout the day.
From a laboratory perspective, everything may still appear normal. Functionally, however, the regulatory system is already dysregulated.
Neurobiology of Persistent Tension
Chronic activation of the stress axis also affects key brain structures involved in emotional regulation and cognitive functioning.
The hippocampus, which plays an important role in memory formation and the regulation of the stress response, is particularly sensitive to prolonged exposure to cortisol. Its functional activity can gradually decline.
At the same time the amygdala—responsible for detecting and processing threats—may become more reactive. The prefrontal cortex, which governs self-regulation and decision-making, can begin to function less efficiently.
These changes do not necessarily indicate irreversible damage. Rather, they reflect adaptive reorganization. The brain attempts to adjust to what it interprets as a constant signal of danger.
Inflammation and Neurotransmitters
Modern research increasingly demonstrates a link between chronic stress and low-grade systemic inflammation. Elevated levels of pro-inflammatory cytokines can influence dopamine and serotonin pathways in the brain.
At the same time the level of brain-derived neurotrophic factor (BDNF)—a protein essential for neuroplasticity—may decrease.
The result is a gradual shift in motivation, emotional tone, and cognitive energy. A person may not understand the biological mechanisms involved, but they clearly feel the consequences: diminished drive, reduced interest in activities, and a persistent sense of fatigue.
The Metabolic Cost of Stress
Chronic stress activation also affects the body’s energy metabolism. Maintaining a constant state of readiness requires continuous resource allocation.
Over time insulin sensitivity may decline, appetite regulation may change, and fluctuations in blood glucose levels can appear. In early stages these shifts do not necessarily lead to clear pathology. Yet they create the background conditions for future metabolic disturbances.
A man once described his experience to me in a way that illustrates this process clearly.
“I always thought of myself as a resilient person. For years I worked without vacations, constantly making decisions and carrying responsibility. I even enjoyed the sense of momentum.
But gradually anxiety became my background state. I started waking up before my alarm with the feeling that I was already late, even when I had plenty of time. My heart would begin beating faster without any obvious reason.
During the day I managed to function normally. Meetings, negotiations, overseeing projects—I handled everything. But in the evening I couldn’t fully relax, even when I tried.
My tests were normal. The doctor told me, ‘It’s just stress.’ I accepted that explanation as something inevitable.
Only later did I realize that I was no longer experiencing short bursts of stress. I was living in a state of constant biological alertness. My body never fully switched off. It kept me afloat, but slowly reduced my margin of resilience.”
This example illustrates one of the most important characteristics of chronic stress: its gradual nature. There is rarely a sudden collapse. Instead, tension accumulates slowly over time.
Why It Is Difficult to Recognize
Chronic stress does not create a clear boundary between “healthy” and “ill.” At first, tolerance to minor stress decreases. Then recovery takes longer. Later, disturbances in sleep and concentration appear.
Each stage can easily be explained by external circumstances—workload, family responsibilities, lack of rest. Medical systems typically detect problems only when structural changes emerge. Yet the biological process often begins long before that point.
Chronic Stress as a Biological Disorder
Although stress itself is not a disease in the classical sense, its chronic form produces lasting changes in regulatory systems. In effect, the organism establishes a new equilibrium—but one maintained through continuous tension.
For this reason chronic stress should not be viewed merely as a psychological phenomenon. It is a biological process with hormonal, neural, immune, and metabolic consequences.
The Possibility of Reversal
As long as compensation remains intact, structural damage has not yet occurred. Neuroplasticity is still active, and many metabolic shifts remain reversible. This means that intervention at the stage of chronic stress can redirect the system toward a healthier trajectory.
But this requires recognizing that constant mobilization is not normal.
Moving Toward Systemic Correction
When chronic stress is understood as a physiological process, it becomes clear that recovery must also be systemic. Simply “resting” is rarely enough.
What must change is the overall rhythm of life: restoring circadian balance, recalibrating the relationship between effort and recovery, and rebuilding the body’s regulatory flexibility.
CORE PRINCIPLE OF THE CHAPTER:
Chronic stress is not merely an emotion. It is a sustained biological process that gradually alters the body’s regulatory systems long before a clinical diagnosis appears.
Written by Alexander Babinets
Founder of Express Fitness, certified coach, and author helping people get in shape without excuses.
📍 expressfitness.ca | 📩 info@expressfitness.ca
👤 More about me → alexanderbabinets.com
THIS IS A CHAPTER FROM MY NEW BOOK — 12 STEPS TO FREEDOM – Conquering Depression and Taking Back Your Life
